網膜・ぶどう膜の
構造と病気
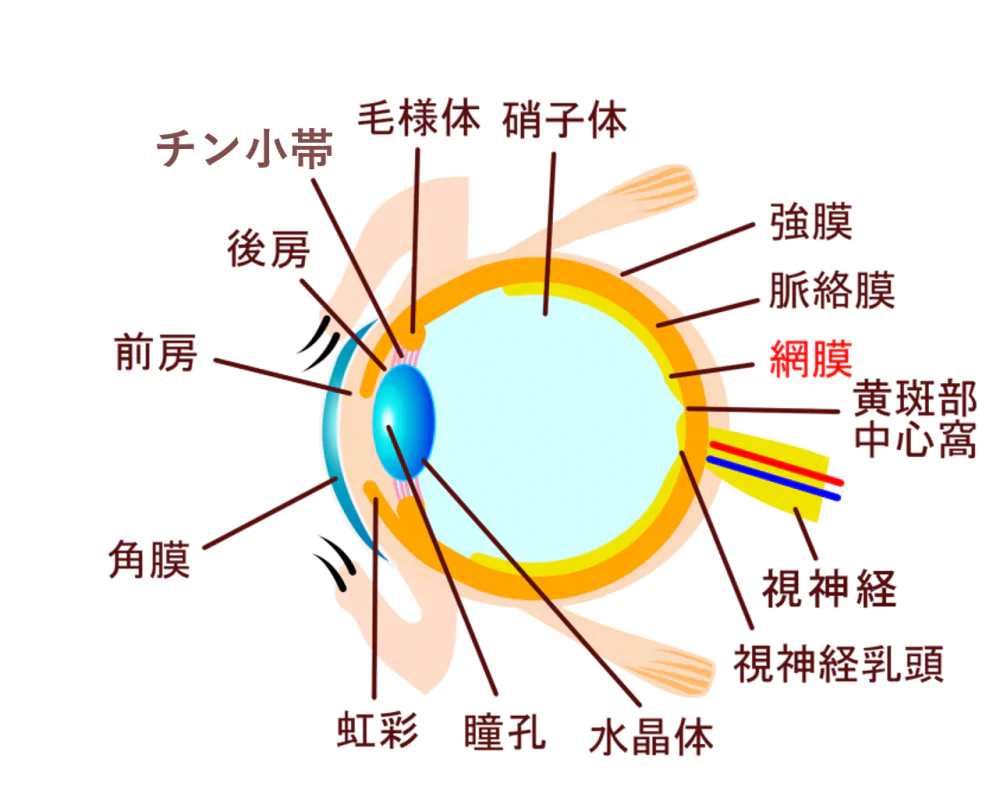 眼球は外膜・中膜・内膜という3つの膜で外壁が作られています。外壁にある外膜は強膜と角膜、中膜はぶどう膜と呼ばれる毛様体、虹彩、脈絡膜の3つから作られ、内膜は網膜のことを指します。網膜は10層から作られており、カメラのフィルムのような役割を担う部位で、外部から入ってきた光が網膜に達すると、視神経によってその信号が脳に伝達される仕組みになっています。
眼球は外膜・中膜・内膜という3つの膜で外壁が作られています。外壁にある外膜は強膜と角膜、中膜はぶどう膜と呼ばれる毛様体、虹彩、脈絡膜の3つから作られ、内膜は網膜のことを指します。網膜は10層から作られており、カメラのフィルムのような役割を担う部位で、外部から入ってきた光が網膜に達すると、視神経によってその信号が脳に伝達される仕組みになっています。
網膜の真ん中にある黄斑は視力にとってとても重要な部位です。ぶどう膜は血流の豊富な組織であり、これらの組織で炎症が生じたものをぶどう膜炎と呼びます。主な症状として、目の充血、痛み、虫みたいなものが見える、眩しく感じる、物がかすんで見えるなど様々なものが挙げられます。
飛蚊症
 目の前に虫やごみ、雲のような浮遊物が飛んでいるように見える、墨が流れたように見えるといった症状が現れた方は、飛蚊症の可能性があります。若い方からご高齢の方まで誰もが起こり得る症状で、特に高齢者や近視を持つ方は症状が現れやすいとされています。加齢に伴う生理的な飛蚊症がほとんどですが、なかには治療が必要な病態が隠れていることもあります。
目の前に虫やごみ、雲のような浮遊物が飛んでいるように見える、墨が流れたように見えるといった症状が現れた方は、飛蚊症の可能性があります。若い方からご高齢の方まで誰もが起こり得る症状で、特に高齢者や近視を持つ方は症状が現れやすいとされています。加齢に伴う生理的な飛蚊症がほとんどですが、なかには治療が必要な病態が隠れていることもあります。
症状
- 目の前に黒い点や墨のようなものが流れる
- 目の前に蚊やゴミのようなものが浮かんで見える
- 視線を動かすと少し遅れて付いてくる
心配のない生理的飛蚊症か、治療の必要な目の病気による飛蚊症かはご自身では区別がつきません。上記の症状に該当する方は、眼科で一度眼底検査を受けるようにしましょう。
原因
眼球の中は硝子体(しょうしたい)という透明のゼリーのような物質で満たされています。透明なはずの硝子体に何らかの濁りが生じると、その影が網膜に反映され飛蚊症の症状が現れます。飛蚊症には、病気ではなく加齢などで生理的に発生したタイプと病気(網膜剥離や網膜裂孔、硝子体出血など)が原因で発生したタイプがあります。飛蚊症の症状が現れた方は、眼科で検査を必ず受けて原因を特定するようにしましょう。自己判断で放置しないことが大切です。
治療法
加齢による目の変化で発生した場合、治療する必要はありません。しかし、網膜裂孔や網膜剥離などの病気で発生した場合は治療を行います。網膜裂孔のみで網膜が剥がれていないなら、裂孔の周りにレーザーを当てて焼き固め、裂け目をそれ以上悪化させないようにする「レーザー光凝固法」が有効です。点眼薬の麻酔を行い、治療は10-15分くらいで終了します。
網膜剥離や硝子体出血などで手術が必要な場合は連携している専門医療機関へご紹介いたします。浮いて見えるゴミや虫などの数が急に増えた、視界全体がかすんでいる、片目ずつ見ると視野の一部が黒く欠けているなどの症状がある場合は、なるべく早く受診してください。
ぶどう膜炎
網膜・強膜と同じようにぶどう膜は眼球を作り出す膜の1つで、3つの層の中央に位置しています。ぶどう膜は虹彩(瞳孔の開きを調整する)、毛様体(眼球を保ち目に栄養を与える房水を産生する)、脈絡膜(網膜に栄養を供給する)という3つの組織から成り立ち、非常に大切な役目を担う器官です。ぶどう膜は非常に血流が豊富なため、炎症や感染が起こりやすく、ぶどう膜炎と呼ばれます。「ベーチェット病」「原田病」「サルコイドーシス」は3大ぶどう膜炎と呼ばれています。
症状
- 目が痛む
- 視力が低下する
- かすんで見える
- 目が充血する
- 飛蚊症
- 物が歪んで見える
- まぶしく感じる
原因
ぶどう膜炎には様々な原因があり、「非感染性ぶどう膜炎」という感染症以外が原因となるものと「感染性ぶどう膜炎」という細菌や真菌、ウイルスなどの感染によるものに大別されます。
眼科検査に加え、血液検査などの全身検査をしても原因がはっきりしない場合も3割程度あると言われています。
非感染性ぶどう膜炎
国内のぶどう膜炎の原因で最も多いのが、約10%を占める非感染性のサルコイドーシスで、次に多いのが原田病になっており、発症すると目だけでなく体中に様々な症状が現れます。ぶどう膜炎で眼科を受診しこれらの病気を発見できたというケースもあります。
目とは別の場所でも気になる症状がある方は、眼科の診察で目以外の症状も医師に伝えることで早期発見に繋がる可能性があります。
感染性ぶどう膜炎
感染性ぶどう膜炎の多くは、単純ヘルペス、水痘帯状疱疹(すいとうたいじょうほうしん)、サイトメガロウイルスといったヘルペスウイルスが原因で起こることが多く、それ以外に真菌、細菌への感染も原因になります。近年、梅毒感染症の増加が話題になっていますが、梅毒でもぶどう膜炎を引き起こすことがあります。
治療法
感染性ぶどう膜炎は、抗菌薬や抗ウイルス薬などを用いて原因となる感染症の治療が必要になります。必要な場合は炎症を抑える薬剤も併用します。
非感染性ぶどう膜炎は、ステロイドや免疫抑制剤を用いて免疫の働きを抑え、炎症の改善を図ります。炎症が軽い場合は点眼薬のみで治療することもできますが、炎症が強い場合や疾患によっては眼局所注射、内服薬や点滴が必要となります。また、近年では炎症を引き起こすサイトカインという物質を抑制する生物学的製剤が使用されることもあります。
糖尿病網膜症
糖尿病網膜症は、糖尿病による慢性的な高血糖で網膜がダメージを受けてしまう病気です。網膜の毛細血管が閉塞してしまい、新生血管という悪い血管が発生したり、眼底出血や黄斑浮腫を引き起こしたりします。
糖尿病網膜症は糖尿病の三大合併症の1つで、その他に糖尿病腎症、糖尿病神経症があります。糖尿病網膜症は初期こそ自覚症状に乏しいですが、症状が進むにつれ、硝子体出血や網膜剥離など様々な障害が現れ、最悪の場合失明に至ります。日本では糖尿病網膜症は成人の失明原因の上位です。糖尿病と診断されたら、内科だけでなく眼科でも定期的に健診を受けて、進行を見逃さないことが非常に大切です。
症状
初期段階では目立つ症状はありません。
- 視力低下
- 物がかすんで見える
- 飛蚊症
- 視界が狭くなる
- 視界の一部が暗くなる
原因
糖尿病網膜症は糖尿病が引き金になって発症します。糖尿病により、慢性的な高血糖状態が続いて血管に大きな負担がかかります。眼球内にある網膜に存在する細い血管は障害が起こりやすいので、出血や詰まりが生じる可能性が高くなります。これにより網膜が虚血状態になると、血液の供給が困難になって必要な栄養を送り届けられなくなり、新生血管という非常に脆弱な悪い血管が作られます。新生血管は脆い血管なので破れやすく、出血したり血液の成分が簡単に漏れ出してしまうため、治療が必要な状態になってしまいます。状態が酷くなった場合、他の病気(網膜剥離や緑内障など)を発症して、最悪の場合、失明する恐れもあります。
治療法
糖尿病網膜症を完治させることは困難です。そのため、網膜症がそれ以上悪化しないように治療することが必要です。
初期の頃は、血糖をコントロールして糖尿病の内科的治療を優先します。中期になると、レーザーを網膜に当てて網膜の酸素不足を軽減し新生血管の増殖を防ぐ「レーザー光凝固術」を行って治療します。ただし、このレーザー治療は視力を改善するためのものではなく、これ以上網膜症が悪化しないための治療です。また、糖尿病性黄斑浮腫が出現した場合は硝子体注射で抗VEGF薬を投与します。さらに糖尿病網膜症が進み、増殖膜が張ったり、網膜剥離や硝子体出血が生じている場合は硝子体手術を行います。
糖尿病網膜症は初期だと自覚症状が乏しい病気です。しかし、進行してしまうと治療に難渋することも少なくありません。糖尿病を患っている方は、眼科で定期検診をしっかり受けて病気の早期発見に努めるようにしましょう。
網膜静脈閉塞症
網膜静脈閉塞症は、網膜の静脈に詰まりが生じて血流が低下する病気です。眼底には閉塞した部分に沿って網膜出血が見られ、黄斑浮腫を伴うこともあります。
網膜静脈閉塞症は中高年でかかりやすくなり、特に高血圧の方に多い病気です。網膜静脈の中枢側に閉塞が起こる「網膜中心静脈閉塞症」と、静脈の分かれ道が閉塞する「網膜静脈分枝閉塞症」に分類されます。血管が血栓で閉塞すると静脈の内圧があがり、その結果血液の成分が血管外に漏れ出して網膜出血や黄斑浮腫を引き起こします。
症状
- 物が歪んで見える
- 突然視力が落ちた
- 物がぼやけてかすんで見える
- 視野が欠ける
原因
加齢、高血圧、動脈硬化などが原因になります。高血圧では、眼球内にあるカメラのフィルムの役割を果たす網膜の血管に動脈硬化が生じ、血管が詰まりやすくなってしまいます。その他、糖尿病や血管の炎症が原因で静脈閉塞が起こることもあり、若年者で生じた場合は血管炎や白血病などの血液疾患が原因となることが多いです。
治療法
黄斑浮腫により視力が低下している場合は、まず硝子体注射(抗VEGF薬)を行います。
血管が閉塞して網膜の血流が悪い場合、しばらくすると新生血管という悪い血管が生えてくることがあります。新生血管は硝子体出血や血管新生緑内障を引き起こすので、これを予防する目的でしばらく経過観察を行った後に網膜出血がひいてきたらレーザー光凝固術を行うことがあります。
また、もう片方の目にも同様な病気が起こらないように、内科を受診していただき高血圧や動脈硬化症の治療をしていくことも重要です。
中心性漿液性脈絡網膜症
中心性漿液性脈絡網膜症(ちゅうしんせいしょうえきせいみゃくらくもうまくしょう)は、網膜の中心にある黄斑に水が溜まって網膜剥離になる病気です。物が歪んで見える、視力低下、視界の真ん中が見えづらいといった症状が起こります。
30~50代の働き盛りの男性がかかりやすく、大半は左右どちらかの目だけに症状が現れますが、左右両方の目に症状が現れるケースもあります。ほとんどの場合、3~6ヶ月ほどで症状は自然に治まりますが、中には慢性化したり多発したりすることもあります。
症状
- 視界の真ん中が見えづらい(中心暗点)
- 物が歪んで見える(変視症)
- 物が小さく見える(小視症)
原因
明確な原因は分かっていませんが、ストレスが発症に関わっているとされています。また、妊娠中に発症するケースや副腎皮質ステロイド薬による影響で発症するケースも報告されています。副腎皮質ステロイド薬は飲み薬、吸引薬、塗り薬、注射などに含まれているため、使用している場合は眼科医にお申し出ください。
脈絡膜の血管の成分が滲み出ることで、網膜の中心にある黄斑の付近に水分が溜まり、網膜剥離が生じます。
治療法
自然治癒するケースが多いため、初発の場合は循環改善薬やビタミン剤で経過観察を行っていくことが一般的です。ただし、一旦改善しても再発も多い病気のため、症状が治まっても注意深く様子を見守ることが重要になります。
しばらく様子をみても改善しない場合や再発を繰り返すケースで、液性分が滲みだしてくる部位が黄斑から離れている場合はレーザー光凝固術を行います。黄斑に近い場合などは光線力学療法(PDT)という特殊なレーザーを行う場合もあります。
網膜裂孔・
裂孔原性網膜剥離
網膜裂孔は、網膜の一部が裂けたり薄くなって孔(あな)があく病気です。この孔(あな)から網膜の下に液体成分が流れ込んでしまうと裂孔原性網膜剥離の状態になってしまいます。裂孔だけでは症状が出ないこともあり、偶然眼底検査で発見されることもあります。網膜剥離の状態になっていれば視力低下や視野欠損などが生じ、なるべく早く網膜を元の位置に戻してあげるために治療も緊急を要します。
症状
- 視界の中にまぶしい光が見える、
チカチカする(網膜裂孔、初期の網膜剥離) - 飛蚊症が起こる
(網膜裂孔、初期の網膜剥離) - 視力低下(網膜剥離)
- 物が歪んで見える(網膜剥離)
- 視野が欠けている(網膜剝離)
原因
裂孔があいてしまう原因はいくつかありますが、加齢によるものが一般的です。中高年になると、後部硝子体剥離といって硝子体が網膜から剥がれていきます。これ自体は正常なのですが、硝子体と網膜の癒着が強いと引っ張ろうとする力が強く掛かってしまい、ビリっと破れて孔があいてしまいます。その他、強度近視などが原因で元々網膜が薄かったり弱かったりする部分があって、そこに孔があいてしまうこともあります。また、目に何かぶつかったなどの外傷で生じることもあります。
治療法
網膜裂孔と網膜剥離の治療法は異なります。網膜裂孔ではレーザーを裂孔の周りの網膜に照射して焼き固める「レーザー光凝固術」を行います。レーザーで周りを焼き固めることで網膜を剝がれにくくし、網膜剥離への進展を防ぐことができます。裂孔に対するレーザー治療は外来で行うことが可能です。
網膜剥離により網膜が剥がれているケースは、剥がれた網膜を元の位置に戻すため、硝子体手術や強膜バックリング法などの手術が必要になります。手術が必要な場合は連携している病院へご紹介いたします。
網膜色素変性
網膜色素変性は、網膜に少しずつ異常が起こる遺伝性の病気で、国から難病指定を受けています。網膜は目に入ってきた光を刺激として視神経に伝える役割を担い、ここから脳に伝わることで、人間は光を認識できます。網膜には錐体細胞(明るい場所で色を認識する)と杆体細胞(暗い場所で働き周辺視野にも関わる)の光を感じる細胞が2種類あります。網膜色素変性では杆体細胞から障害が生じるため、夜盲(暗い場所で物が見えにくくなる状態)や視野狭窄といった症状が見られます。さらに病状が進行するにつれて、錐体細胞も障害され視力低下が起こります。
網膜色素変性の症状や経過は個人差が大きく、同じ家系内でも進行の度合いに差を認めることもあります。
症状
下記のような症状が現れます。
- 視野が狭くなる
- 暗い場所で物が見えにくくなる(夜盲)
- 視力低下
- 人やものにぶつかりやすい
- 視野が全体的に白っぽくなる
- まぶしく感じる
- 色覚異常
原因
網膜色素変性は4,000~8,000人に1人の割合で発症し、その多くが遺伝によるものです。原因となる遺伝子は現在までに60種類以上報告されており、遺伝形式も様々です。
治療法
残念ながら現時点では有効な治療法はありません。暗順応改善薬や、循環改善薬、ビタミン剤などの内服投与が行われますが進行を阻止することはできません。現在も網膜神経保護や遺伝子治療、iPS治療など多くの研究が行われています。
ロービジョンケアとしては、まぶしさを緩和する遮光眼鏡や、活字を見やすくする拡大鏡、視野障害が強い場合は白杖などを患者さんに合わせて使用していただきます。
加齢黄斑変性症
加齢黄斑変性は、網膜の真ん中にある黄斑に異常が起こり、物が見えづらくなる病気です。主な原因は加齢とされ、あまりご存じない方も多い病気かと思います。しかし、欧米では大人が失明する原因の第1位になっており、生活習慣の欧米化や高齢化社会が進んだ日本でも失明する原因の第4位であるため、今後患者数が増加することが予想されています。50歳を過ぎた頃から約1%の人が発症し、さらに年を取るにつれてかかる人が多くなる傾向にあります。以前は治療法が確立されていませんでしたが、近年新しい治療法が複数登場しており、視力低下の防止や視力回復の効果が見込めるようになりました。
症状
- 物が歪んで見える
- 視界の真ん中が見えづらい
- 見たいところが見えない
- 視力低下
原因
加齢黄斑変性は原因によって、「萎縮型」、「滲出型(しんしゅつがた)」の2つに分けられます。
「萎縮型」は、年を取るにつれて黄斑部に萎縮が起こるタイプです。少しずつ症状が進むため、急に視力が落ちて見えなくなることはありません。
「滲出型」は、網膜の下に新生血管という異常な血管ができることで黄斑に障害が起こります。萎縮型に比べると病状の進行が早く、急激な視力低下をきたすこともあります。日本人ではこの「滲出型」の割合が多いです。本来存在しないはずの新生血管は、非常に脆弱なため、出血したり血液成分が漏れ出しやすいです。漏れ出た血液成分により、網膜にむくみがでたり、網膜下に液体が溜まって、視力低下の原因となります。
治療法
萎縮型には現在有効な治療法がありません。しかし、一部の症例で新生血管が出現して滲出型へ移行することがあるのでしっかり経過観察を行います。
滲出型は新生血管の増殖や成長を抑制するため、硝子体にお薬を注射する「抗VEGF療法」を行います。さらに、光に反応する物質を投与して新生血管に低出力のレーザーを当てて破壊する「光線力学的療法」なども有効です。網膜下出血がひどい場合などは、硝子体にガスを注入したり、手術が必要になることもあります。
日常生活では、喫煙や高血圧症、高脂血症などが悪影響を及ぼすことも知られていますので、禁煙しバランスのよい食事を心がけましょう。その他、ルテインやビタミンC、ビタミンE、亜鉛などを含んだサプリメントの摂取も推奨されています。
加齢黄斑変性は長く放置してしまうと網膜の細胞が傷んでしまい、治療をしても視力が元に戻りにくくなってしまいます。歪みなどの症状があれば眼科を受診して眼底検査を受けましょう。日頃から物が歪んで見えないかを片目ずつ確認しておくことが大切です。また、片方の目に加齢黄斑変性を発症した場合は、もう片方の目にも発症する可能性があるため、必ず定期受診が必要です。
網膜(黄斑)前膜
網膜前膜は、網膜の中心にある黄斑の表面に膜が形成される病気です。軽症であれば、症状はほとんど現れません。しかし、膜が分厚くなったり、網膜にしわがよってくると物が歪んで見えたり視力が落ちたりします。網膜前膜は網膜の病気の中では比較的頻度の高い疾患です。
症状
- 物や線が歪んで見える(歪視)
- 物が大きく見える(大視症)
- 視力低下
原因
主な原因は加齢です。眼の中にある透明なゼリー状の硝子体は網膜とくっついていますが、年を取るにつれて網膜から剥がれていきます。この時硝子体と網膜の黄斑部に癒着が強いと硝子体の一部が黄斑部にくっついたまま残ってしまい、そこに細胞増殖が起こると膜が形成されてしまいます。
また、網膜剥離やその術後、ぶどう膜炎や外傷などの他の病気に続いて発生する続発性のものもあります。
治療法
黄斑の形状が比較的保たれており、視力も低下しておらず見え方にも困っていないような場合は手術は急ぎませんので、経過観察を行います。
網膜前膜は薬物療法や眼鏡では改善が困難な病気で、治療となると硝子体手術を行い、小さなピンセットで膜を取り除くことになります。
現在は小切開硝子体手術が主流であり、侵襲性は低いと言えます。手術が必要な場合は連携している専門医療機関へご紹介いたします。
黄斑円孔
黄斑円孔は、眼球の奥にある網膜の黄斑に0.1-0.5mm程度の孔(あな)があく病気です。50~70歳代で発症することが多く、女性や近視の方がなりやすいと言われています。黄斑は一番視力に関係する重要な部位で、発症すると物が歪んで見える、視界の真ん中が見えづらくなるといった症状が現れます。完全に穴が開いてしまい治療せずに放置していると、視力は0.1-0.3程度まで低下してしまいます。
症状
- 視力低下
- 視界の中心が見にくい
- 物が歪んで見える
- 顔が中心に集まって見える、求心性にひしゃげて見える
原因
主な原因は加齢です。硝子体と黄斑の癒着が強い場合、年を取るにつれて起こる後部硝子体剥離により、黄斑が強く引っ張られてしまい孔(あな)があいてしまいます。また、外傷(打撲など)、強度近視(病的なもの)、嚢胞様黄斑浮腫などによって引き起こされることがあります。
治療法
お薬の内服や点眼薬で症状を改善することはできず、なるべく早めに硝子体手術を行って円孔を閉鎖します。手術終了時に眼球内にガスを注入し、円孔の周りの網膜をガスで押さえつけて円孔が閉じるよう働きかけます。手術で円孔を塞ぐと症状の改善が見込めますが、中には視力が上がらなかったり歪みが残る方がおられます。一般的に円孔ができてからの期間が短く、孔が小さい方が術後の視力改善は良いとされています。手術が必要な場合は連携している専門医療機関へご紹介いたします。









